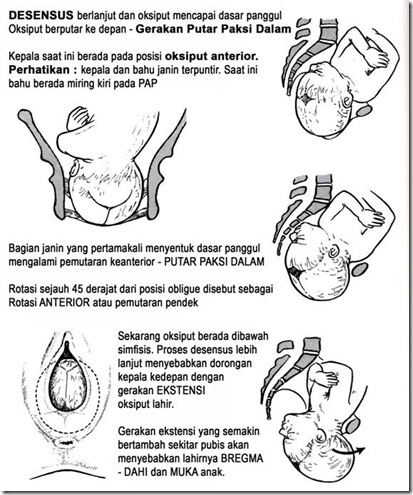
- Partus adalah suatu proses pengeluaran hasil konsepsi yang dapat hidup dari dalam uterus melalui vagina ke dunia luar.
- Partus immaturus kurang dari 28 minggu lebih dari 20 minggu dengan berat janin antara 1000-500 gram.
- Partus prematurus adalah suatu partus dari hasil konsepsi yang dapat hidup tetapi belum aterm (cukup bulan). Berat janin antara 1000-2500 gram atau tua kehamilan antara 28 minggu-36 minggu.
- Partus postmaturus atau serotinus adalah pertus yang terjadi 2 minggu atau lebih dari waktu partus yang diperkirakan.
- Gravida adalah seorang wanita yang sedang hamil.
- Primigravida adalah seorang wanita yang hamil untuk pertama kali.
- Para adalah seorang wanita yang pernah melahirkan bayi yang dapat hidup (viable). Nulipara adalah seorang wanita yang pernah melahirkan bayi yang viable untuk pertama kali. Multipara atau pleuripara adalah seorang wanita yang pernah melahirkan bayi yang viable untuk beberapa kali.
- Abortus adalah penghentian kehamilan sebelum janin viable, berat janin dibawah 500 gram, atau tua kehamilan dibawah 20 minggu.
- Inpartu adalah seorang wanita yang dalam keadaan persalinan. Partus biasa atau partus normal atau partus spontan adalah bila bayi lahir dengan presentasi belakan kepala memakai alat-alat atau pertolongan istimewa serta tidak melukai ibu dan bayi, dan umumnya berlangsung dalam waktu kurang dari 24 jam. Partus luar biasa atau partus abnormal ialah bila bayi dilahirkan pervaginam dengan cunam, atau ekstraktor vakum, versi dan ekstraksi, dekapitasi, embriotomi dan sebagainya.
B. SEBAB-SEBAB MULAINYA PERSALINAN
Sebab terjadinya partus sampai kini masih merupakan teori-teori yang kompleks. Faktor-faktor humoral, pengeruh prostaglandin, struktur uterus, sirkulasi uterus, pengeruh saraf dan nutrisi disebut sebagai faktor-faktor yang mengakibatkan partus mulai. Perubahan-perubahan dalam biokimia dan biofisika telah banyak mengungkapkan mulai dan berlangsungnya artus, antara lain penurunan kadar hormon estrogen dan progesteron. Seperti diketahui progesteron merupakan penenang bagi otot-otot uterus. Menurunnya kadar kedua hormon ini terjadi kira-kira 1-2 minggu sebelum partus dimulai kadar prostaglandin dalam kehamilan dari minggu ke 15 hingga a term meningkat, lebih-lebih sewaktu partus.
Seperti telah dikemukakan, “plasenta menjadi tua” dengan tuanya kehamilan. Villi koriales mengalami perubahan-perubahan, sehingga kadar estrogen dan progesteron menurun.
Keadaan uterus yang semakin membesar dan menjadi tegang mengakibatkan ikemia otot-otot uterus. Hal ini merupakan faktor yang dapat mengganggu sirkulasi uteroplasenter sehingga plasenta mengalami degenerasi. Teori berkurangnya nutrisi pada janin dikemukakan oleh Hipocrates untuk pertama kalinya. Bila nutrisi pada janin berkurang maka hasil konsepsi akan segera dikeluarkan. Faktor lain yang dikemukakan ialah tekanan pada ganglion servikale dari pleksus Frankenhauser yang terletak dibelakang serviks. Bila ganglion ini tertekan, kontraksi uterus dapat dibangkitkan. Uraian tersebut diatas adalah hanya sebagian dari banyak faktor-faktor kompleks sehingga his dapat dibangkitkan.
Selanjutnya dengan berbagai tindakan, persalinan dapat pula dimulai (indiction of labor) misalnya 1) merangsang pleksus Frankenhauser dengan memasukkan beberapa gagang laminaria dalam kanalis servikalis, 2) pemecahan ketuban, 3) penyuntikkan oksitosin (sebaiknya dengan jalan infus intravena), pemakaia prostaglandin, dan sebagainya. Dalam hal mengadakan induksi persalinan perlu diperhatikan bahwa serviks sudah matang (serviks sudah pendek dan lembek), dan kanalis servikalis terbuka untuk satu jari. Untuk menilai serviks dapat juga dipakai Skor Bishop, yaitu bila nilai Bishop lebih dari 8, induksi persalinan kemungkinan besar akan berhasil.
C. BERLANGSUNGNYA PERSALINAN NORMAL
Partus dibagi menjadi 4 kala. Pada kala I serviks membuka sampai terjadi pembukaan 10 cm. Kala I dinamakan pula kala pembukaan. Kala II disebut pula kala pengeluaran, oleh karena berkat kekuatan his dan kekuatan mengedan janin didorong keluar sampai lahir. Dalam kala III atau kala uri plasenta terlepas dari dinding uterus dan dilahirkan. Kala IV mulai dari lahirnya plasenta dan lamanya 1 jam. Dalam kala itu diamati-amati, apakah tidak terjadi perdarahan postpartum.
1. KALA SATU PERSALINAN
BATASAN
Persalinan adalah proses dimana bayi, plasenta dan selaput ketuban keluar dari uterus ibu. Persalinan dianggap normal jika prosesnya terjadi pada usia kehamilan cukup bulan (setelah 37 minggu) tanpa disertai adanya penyulit.
Persalinan dimulai (inpartu) sejak uterus berkontraksi dan menyebabkan perubahan pada serviks (membuka dan menipis) dan berakhir dengan lahirnya plasenta secara lengkap. Ibu belum inpartu jika kontraksiuterus tidak mengakibatkan perubahan serviks.
Tanda dan gejala in partu termasuk :
FASE-FASE DALAM KALA I PERSALINAN
Kala I persalinan dimulai sejak terjadinya kontraksi uterus yang teratur dan meningkat (frekuensi dan kekuatannya) hingga serviks membuka lengkap (10 cm). kala I persalinan terdiri dari dua fase, yaitu fase laten dan fase aktif.
Fase laten dalam kala I persalinan :
Fase aktif dalam kala I persalinan :
Anamnesis dan pemeriksaan fisik secara seksama merupakan bagian dari asuhan sayang ibu yagn baik dan aman selema persalinan. Pertama, sapa ibu dan beritahukan apa yang akan anda lakukkan. Jelaskan pada ibu tujuan anamnesis dan pemeriksaan fisik. Jawab dengan baik setiap pertanyaan yang diajukan ole ibu. Sambil melakukan anamnesis dan pemeriksaan fisik, perhatikan adanya tanda-tanda penyulit atau kondisi gawat darurat dan segera lakukan tindakan yang sesuai apabila diperlukan.(lihat tabel 2-1 hal 44) Untuk memastikan proses persalinan akan berlangsung secara aman. Catatkan semua temuan hasil anamnesis dan pemeriksaan fisik secara seksama dan lengkap. Jelaskan makna temuan dan kesimpulannya kepada ibu dan keluarganya.
ANAMNESIS
Tujuan anamnesis adalah mengumpulkan informasi tentang riwayat kesehatan, kehamilan dan persalinan. Informasi ini digunakan dalam proses membuat keputusan klinik untuk mementukan diagnosis dan yang mengembangkan rencana asuhan atau perawatan yang sesuai.
Tanyakan pada ibu :
- Pernahkan ibu mendapat masalah selama kehamilannya (misalnya ; perdarahan, hipertensi, dll)?
- Kapan mulai kontraksi?
- Apakah kontraksi teratur? Seberapa sering kontraksi terjadi?
- Apakah ibu masih merasakan gerakan bayi?
- Apakah selaput ketuban sudah pecah? Jika ya, apa warna cairan ketuban?
- Apakah kental atau encer? Kapan saat selaput ketuban pecah? (periksa perineum ibu untuk melihat air ketuban di pakaiannya).
- Apakah keluar cairan bercampur darah dari vagina ibu? Apakah berupa bercak atau darah segar per vaginam? (periksa perineum ibu untuk melihat darah segar atau lendir bercampur darah di pakaiannya).
- Kapan ibu terakhir kali makan atau minum?
- Apakah ibu mengalami kesulitan untuk berkemih?
Riwayat kehamilan sebelumnya :
- Apakah ada masalah selama persalinan atau kelahiran sebelumnyac(bedah sesar, persalinan dengan ekstraksi vakum atau forceps, induksi oksitosin, hipertensi yang diinduksi oleh kehamilan, preeklampsia, perdarahan pascapersalinan)?
- Berapa berat badan bayi yang paling besar pernah ibu lahirkan?
- Apakah ibu mempunyai bayi bermasalah pada kehamilan/persalinan sebelumnya
Tujuan pemeriksaan fisik adalah untuk menilai kondisi kesehatan ibu dan bayinya serta tingkat kenyamanan fisik ibu bersalin. Informasi dari hasil pemeriksaan fisik dan anamnesis diramu/diolah untuk membuat keputusan klinik, menegakkan diagnosis dan mengembangkan rencana asuhan atau keparawatan yang paling sesuai dengan kondisi ibu.
Jelaskan pada ibu dan keluarganya tentang apa yang akan dilakukan selama pemariksaan dan apa alasannya. Anjurkan mereka untuk bertanya dan menjawab pertanyaan yang diajukan sehingga mereka memahami kepentingan pemeriksaan.
Langkah-langkah dalam melakukan pemeriksaan fisik :
1. Menentukan tinggi fundus uteri.
2. Memantau konstruksi uterus.
3. Memantau denyut jantung janin.
4. Menentukan presentasi.
5. Menentukan penurunan bagian terbawah janin.
Sebelum melakukan pemeriksaan abdomen, pastikan dulu bahwa ibu sudah mengosongkan kandung kemihnya, kemudian minta ibu untuk berbaring. Tempatkan bantal dibawah kepala dan bahunya dan minta ibu untuk menekukkan lututnya. Jika ibu gugup, beri bantuan agar ia memperoleh nyaman dengan meminta ibu untuk menarik nafas dalam berulang kali. Jangan biarkan ibu dalam posisi terlentang dalam waktu lebih dari sepuluh menit.
1. Menentukan tinggi fundus.
Pastikan pengukuran dilakukan pada saat uterus tidak sedang berkontraksi. Ukur tinggi fundus denga menggunakan pita pengukur. Mulai dari tepi atas simfisis pubis kemudian rentangkan pita pengukur hingga ke puncak fundus mengikuti aksis atau linea medialis dinding abdomen(lihat gambar 2.1). lebar pita harus menempel pada dinding abdomen ibu. Jarak antara tepi atas simfisis pubis dan puncak fundus uteri adalah tinggi fundus.
2. Memantau konstruksi uterus.
Gunakan jarum detik yang ada pada jam dinding atau jam tangan untuk memantau kontraksi uterus. Secara hati-hati, letakkan tangan penolong diatas uterus dan palpasi jumlah kontraksi yang terjadi dalam kurun waktu 10 menit. Tentukan durasi danlama setiap kontraksi yang terjadi. Pada fase aktif, minimal terjadi dua kontraksi dalam 10 menit dan lama kontraksi adalah 40 detik atau lebih. Diantara dua kontraksi akan terjadi relaksasi dinding uterus.
3. Memantau denyut jantung janin.
Gunakan fetoskop Pinnards atau Dopler untuk mendengar denyut jantung janin (DJJ) dalam rahim ibu dan untuk menghitung jumlah denyut jantung per menit, gunakan jarum detik pada jam dinding atau jam tangan. Tentukan titik tertentu pada dinding abdomen ibu dimana suara DJJ terdengar paling kuat.
Tips : jika DJJ sulit untuk ditemukan, lakukan palpasi abdomen ibu untuk menentukan lokasi punggung bayi. Biasanya rambatan suara DJJ lebih mudah didengar melalui dinding abdomen pada sisi yang sama dengan punggung bayi.
Nilai DJJ selama dan segera setelah kontraksi uterus. Mulai penilaian sebelum atau selama puncak kontraksi. Dengarkan DJJ selama minimal 60 detik, dengarkan sampai sedikitnya 30 detik setelah kontraksi berakhir. Lakukan penilaian DJJ tersebut pada lebih dari satu kontraksi. Gangguan kondisi kesehatan janin dicerminkan dari DJJ yang kurang dari 120 atau lebih dari 160 kali per menit. Kegawatan janin ditunjukkan dari DJJ yang kurang dari 120 atau lebih dari 180 kali per menit. Bila demikian, baringkan ibu ke sisi kiri dan anjurkan ibu untuk relaksasi. Nilai kembali DJJ setelah 5 menit dari pemeriksaan sebelumnya, kemudian simpulkan perubahan yang terjadi. Jika DJJ tidak mengalami perbaikan maka siapkan ibu untuk segera dirujuk.
4. Menentukan presentasi.
Untuk menentukan presentasi bayi (apakah presentasi kepala atau bokong) :
Pemeriksaan penurunan bagian terbawah janin ke dalam rongga panggul melalui pengukuran pada dinding abdomen akan memberikan tingkat kenyamanan yang lebih baik bagi ibu jika dibandingkan dengan melakukan periksa dalam (vaginal toucher). Selain itu, cara penilaian diatas (bila dilakukan secara benar) dapat memberikan informasi yang sama baiknya dengan hasil periksa dalam tentang kemajuan persalinan (penurunan bagian terbawah janin) dan dapat mencegah periksa dalam yang tidak perlu atau berlebihan. Penilaian penurunan kepala janin dilakukan dengan menghitung proporsi bagian terbawah janin yang masih berada diatas tep atas simfisis dan dapat diukur dengan lima jari tangan pemeriksa (per limaan). Bagian diatas simfisis adalah proporsi yang belum masuk pintu atas panggul dan sisanya (tidak teraba) menunjukkan sejauh mana bagian terbawah janin telah masuk kedalam rongga panggul.
Penurunan bagian terbawah dengan metode lima jari (perlimaan) adalah :
PERIKSA DALAM
Sebelum melakukan periksa dalam, cuci tangan dengan sabun dan air bersih mengalir, kemudian keringkan dengan handuk kering dan bersih. Minta ibu untuk berkemih dan mencuci area genitalia (jika ibu belum melakukannya) dengan sabun dan air. Jelaskan pada ibu setiap langkah yang akan dilakukan selama pemeriksaan. Tenteramkan hati dan anjurkan ibu untuk rileks. Pastikan privasi ibu terjaga selama pemeriksaan dilakukan.
Langkah-langkah dalam melakukan pemeriksaan dalam termasuk :
b. Jika ketuban sudah pecah, lihat warna dan bau air ketuban. Jika terlihat pewarnaan mekonium, nilai apakah kental atau encer dan periksa DJJ:
i. Jika mekonium encer dan DJJ normal, teruskan memantau DJJ dengan seksama menurut petunjuk pada partograf. Jika ada tanda-tanda akan terjadi gawat janin, lakukan rujukan segera.
ii. Jika mekonium kental, nilai DJJ dan rujuk segera.
iii. Jika tercium bau busuk, mungkin telah terjadi infeksi
7. Dengan hati-hati pisahkan labium mayus dengan jari manis dan ibu jari (gunakan sarung tangan periksa). Masukkan (hati-hati) jari telunjuk yang diikuti oleh jari tengah. Jangan mengeluarkan kedua jari tersebut sampai pemeriksaan selesai dilakukan. Jika selaput ketuban belum pecah, jangan melakuka tindakan amniotomi (merobeknya).Alasannya : amniotomi sebelum waktunya dapat meningkatkan resiko infeksi terhadap ibu dan bayi serta gawat janin.
8. Nilai vagina. Luka parut di vagina mengidikasikan adanya riwayat robekan perineum atau tidakan episiotomi sebelumnya. Hal ini merupakan informasi penting untuk menentukan tindakan pada saat kelahiran bayi.
9. Nilai pembukaan dan penipisan serviks.
10. Pastikan tali pusat dan/atau bagian-bagian kecil (tangan atau kaki) tidak teraba pada saat melakukan periksa dalam. Jika teraba maka ikuti langkah-langkah gawat darurat (lihat tabel 2-1) dan segera rujuk ibu ke fasilitas kesehatan yang sesuai.
11. Nilai penurunan bagian terbawah janin dan tentukan apakah bagian tersebut telah masuk ke dalam rongga panggul. Bandingkan tingkat penurunan kepala dari hasil periksa dalam dengan hasil pemeriksaan melalui dinding abdomen (perlimaan) untuk kemajuan persalinan.
12. Jika bagian terbawah adalah kepala, pastikan penunjuknya (ubun-ubun kecil, ubun-ubun besar arau fontanela magne) dan celah (sutura) dagitalis untuk menilai derajat penyusupan atau tumpang tindih tulang kepala dan apakah ukuran kepala janin sesuai dengan ukuran jalan lahir.
13. Jika pemeriksaan terbawah sudah lengkap, keluarkan kedua jari pemeriksaan (hati-hati), celupkan sarung tangan ke dalam larutan untuk dekontaminasi, lepaskan kedua sarung tangan tadi secara terbalik dan rendam dalam larutan dekontaminan selama 10 menit.
14. Cuci kedua tangan dan segera keringkan dengan handuk yang bersih dan kering.
15. Bantu ibu untuk mengambil posisi yang lebih nyaman.
16. Jelaskan hasil-hasil pemeriksaan kepada ibu dan keluarganya.
MENCATAT DAN MENGKAJI HASIL ANAM NESIS DAN PEMERIKSAAN FISIK.
Ketika anamnesis dan pemeriksaan telah lengkap :
Pada saat memberikan asuhan kepada ibu bersalin, penolong harus selalu waspada terhadap kemungkinan timbulnya masalah atau penyulit. Ingat bahwa menunda pemberian asuhan kegawatdaruratan akan meningkatkan resiko kematian dan kesakitan ibu dan bayi baru lahir. Selama anamnesis dan pemeriksaan fisik, tetap waspada terhadap indikasi-indikasi seperti yang tertera pada tabel 2-1 dan segera lakukan tindakan yang diperlukan. Langkah dan tindakan yang akan dipilih sebaiknya dapat memberi manfaat dan memastikan bahwa proses persalinan akan berlangsung aman dan lancar sehingga akan berdampak baik terhadap keselamatan ibu dan bayi yang akan dilahirkan
2. KALA DUA PERSALINAN
BATASAN
Kala dua persalinan dimulai ketika pembukaan serviks sudah lengkap (10 cm) dan berakhir dengan lahirnya bayi. Kala dua juga disebut sebagai kala pengeluaran bayi.
GEJALA DAN TANDA KALA DUA PERSALINAN
Gejala dan tanda kala dua persalinan adalah :
• Pembukaan serviks telah lengkap, atau
• Terlihatnya bagian kepala bayi melalui introitus vagina.
PERSIAPAN PENOLONG PERSALINAN
Salah satu persiapan penting bagi penolong adalah memastikan penerapan fisik dan praktik pencegahan infeksi (PI) yang dianjurkan, termasuk mencuci tangan, memakai sarung tangan dan perlengkapan pelingdung bayi.
SARUNG TANGAN
Sarung tangan disinfeksi tingkat tinggi atau steril harus selalu dipakai selama melakukan periksa dalam, membantu kelahiran bayi, episiotomi, penjahitan laserasi dan asuhan segera bagi bayi bare lahir. Sarung tangan disinfeksi tingkat tinggi atau steril harus menjadi bagian dari perlengkapan untuk menolong persalinan (partus set) dan prosedur penjahitan (suturing atau heckting set). Sarung tangan harus diganti apabila terkontaminasi, robek atau bocor.
PERLENGKAPAN PELINDUNG PRIBADI
Pelindung pribadi merupakan penghalan atau barier antara penolong dengan bahan-bahan yang berpotensi untuk menularkan penyakit. Oleh sebab itu, penolong persalinan harus memakai celemek yang bersih dengan penutup kepala atau ikat rambut pada saat menolong persalinan. Juga gunakan masker penutup mulut dan pelindung mata (kacamata) yang bersih dan nyaman. Kenakan semua perlengkapan pelindung pribadi selama membantu kelahiran bayi dan plasenta serta saat melakukan penjahitan laserasi atau luka episiotomi.
PERSIAPAN TEMPAT PERSALINAN, PERALATAN DAN BAHAN
Penolongpersalinan harus menilai dimana ruangan oroses persalinan akan berlangsung. Ruangan tersebut harus memiliki pencahayaan/penerangan yang cukup (baik melalui jendela, lampu di langit-langit kamar ataupun sumber cahaya lainnya). Ibu dapat menjalani persalinan di tempat tidurdengan kasur yang dilapisi kain penutup yang bersih, kain tebal dan kain pelapis anti bocor (plastik) apabila hanya beralaskan kayu atau kasur yang diletakkan diatas lantai (dilapisi dengan plastik dan kain bersih). Ruangan harus hangat (tetapi jangan panas) dan terhalang dari tiupan angin secara langsung. Selain itu, harus tersedia meja atau pemukaan yang bersih dan mudah dijangkau untuk meletakkan peralatan yang diperlukan.
Pastikan bahwa semua peralengkapan dan bahan-bahan tersedid dan berfungsi denganbai;btermasuk perlengkapan untuk menolong persalinan, menjahit laserasi atau luka episiotomi dan resusitasi bayi bare lahir. Semua perlengkapan dan bahan-bahan dalam set tersebut harus dalam keadaan disinfeksi tingkat tinggi atau steril. Daftar tilik lengkap intuk bahan-bahan, perlengkapan dan obat-obat esensial yang dibutuhkan untuk persalinan, membantu kelahiran dan asuhan bayi baru lahir ada pada lampiran 6.
PENYIAPAN TEMPAT DAN LINGKUNGAN UNTUK KELAHIRAN BAYI
Persiapan untuk mencegah terjadinya kehilangan panas tubuh yang berlebihan pada bayi bare lahir harus dimulai sebelum kelahiran bayi itu sendiri. Siapkan lingkungan yang sesuai bagi proses kelahiran bayi atau bayi bare lahir dengan memastikan bahwa ruangan tersebut bersih, hangat (minimal 250C), pencahayaan cukup, dan bebas dari tiupan angin(matikan kipas angin atau pendingin udara bila sedang terpasang). Bila ibu bermukim di daerah pegunungan atau beriklim dingin, sebaiknya disediakan minimal 2 selimut, kain atau handuk yang kering dan bersih untuk mengeringkan dan menjaga kehangatan tubuh bayi.
PERSIAPAN IBU DAN KELUARGA
Asuhan sayang ibu
Praktik terbaik pencegahan infeksi pada kala dua diantaranya adalah melakukan pembersihan vulva dan perineum menggunakan air matang (DTT). Gunakan gulungan kapas atau kasa yang bersih, bersihkan mulai dari bagian atas ke arah bawah (dari bagian anterior vulva ke arah rektum) untuk mencegah kontaminasi tinja. Letakkan kain bersih di bawah bokong saat ibu mulai meneran. Sediakan kain bersih cadangan didekatnya. Jika keluar tinja saat ibu meneran, jelaskan bahwa hal ibu biasa terjadi. Bersihkan tinja tersebut dengan kain alas bokong atas tangan yang sedang menggunakan sarung tangan. Ganti kain alas bokong dan sarung tangan DTT. Jika tidak ada cukup waktu untuk membersihkan tinja karena bayi akan segera lahir maka sisihkan dan tutupi tinja tersebut dengan kain bersih.
MENGOSONGKAN KANDUNG KEMIH
Anjurkan ibu dapat berkemih setaip 2 jam atau lebi sering jika kandung kemih selalu terasa penuh. Jika diperlukan, bantu ibu untuk ke kamar mandi. Jika ibu tidak dapat berjalan ke kamar mandi, bantu ibu agar dapat duduk dan berkemih di wadah penampung urin. Alasan : kandung kemih yang penuh mengganggu penurunan kepala bayi, selain itu juga menambah rasa nyeri pada perut bawah, menghambat penatalaksanaan distosia bahu, menghalangi lahirnya plasenta dan perdarahan pasca persalinan. Jangan melakukan kateterasi kandung kemih secara rutin sebelum atau setelah kelahiran bayi dan/atau plasenta. Kateterisasi kandung kemih hanya dilakukan bila terjadi retensi urin dan ibu tidak mampu berkemih sendiri. Alasan : selain menyakitkan, kateterisasi akan meningkatkan resiko infeksi dan trauma atau perlukaan pada saluran kemih ibu.
AMNIOTOMI
Apabila selaput ketuban belum pecah dan pembukaan sudah lengkap maka perlu diperlukan tindakan amniotomi. Perhatikan warna air ketuban yang keluarga saat dilakukan amniotomi. Jika terjadi pewarnaan mekonium pada air ketuban maka lakukan persiapan pertolongan bayi setelah lahir karena hal tersebut menunjukkan adanya hipoksia dalam rahim atau selama proses persalinan (lihat lampiran I).
PENATALAKSANAAN FISIOLOGIS KALA DUA
Proses fisiologis kala duapersalinan diartikan sebagai serangkaian peristiwa alamiah yang terjadi sepanjang periode tersebut dan diakhiri dengan lahirnya bayi secara normal (dengan kekuatan ibu sendiri). Gejala dan tanda kala dua juga merupakan mekanisme alamiah bagi ibu dan penolong persalinan bahwa proses pengeluaran bayi sudah di mulai. Setelah terjadinya pembukaan lengkap, beritahukan pada ibu bahwa dorongan alamiahnya yang mengisyaratkan ia untuk meneran dan kemudian beristirahat di antara kontraksi. Ibu dapat memilih posisi yagn nyaman, baik berdiri, berjongkok atau miring yang dapat mempersingkat kala dua. Beri keleluasaan untuk ibu mengeluarkan suara selama persalinan dan kelahiran jika ibu menginginkannya atau dapat mengurangi rasa tidak nyaman yang dialaminya.
Pada masa sebelum ini, sebagian besar penolong akan segera memimpin persalinan dengan menginstruksikan untuk “menarik napas panjang dan meneran” segera setelah terjadi pembukaan lengkap. Ibu dipimpin meneran tanpa henti selama 10 detik atau lebih (“meneran dengan tenggorokan terkatup” atau manuver Valsava), tiga sampai empat kali per kontraksi (Sagady, 1995). Hal ini ternyata akan mengurangi pasokan oksigen ke bayi yang ditandai dengan menurunnya denyut jantung janin (DJJ) dan nilai Apgar yang lebih rendah dari normal (Enkin, et al, 2000). Cara meneran seperti tersebut diatas, tidak termasuk dalam penatalaksanaan fisiologis kala dua. Pada penatalaksanaan fisiologis kala dua, ibu memegang kendali dan mengatur saat meneran. Penolong persalinan hanya memberikan bimbingan tentang cara meneran yang efeksi dan beneran. Harap diingat bahwa sebagian besar daya dorong untuk melahirkan bayi, dilahirkan oleh kontraksi uterus. Meneran hanya menambah daya kontraksi untuk mengeluarakn bayi.
MEMBIMBING IBU UNTUK MENERAN
Bila tanda pasti kala dua telah diperoleh, tunggu sampai ibu merasakan adanya dorongan spontan untuk meneran. Teruskan pemantauan kondisi ibu dan bayi.
Mendiagnosa kala dua persalinan dan mulai meneran :
Bantu ibu untuk memperoleh posisi yang paling nyaman. Ibu dapat mengubah-ubah posisi secara teratur selama kala dua karena hal ini dapat membantu kemajuan persalainan, mencari posisi meneran yang paling efektif dan menjaga sirkulasi utero-plasenter tetap baik. Posisi duduk atau setengah duduk dapat memberikan rasa nyaman bagi ibu dan memberikan kemudahan baginya untuk beristirahat di antara kontraksi. Keuntungan dari kedua posisi ini adalah gaya gravitasi untuk membantu ibu melahirkan bayinya.
3. KALA TIGA DAN EMPAT PERSALINAN
BATASAN
Persalinan kala tiga dimulai setelah lahirnya bayi dan berakhir dengan lahirnya plasenta dan selaput ketuban. Persalinan kala empat dimulai setelah lahirnya plasenta dan berakhir dua jam setelah itu.
FISIOLOGI PERSALINAN KALA TIGA
Pada kala tiga persalinan, otot uterus (mionietriuni) berkontraksi mengikuti penyusutan volume rongga uterus setelah lahirnya bayi. Penyusutan ukuran ini menyebabkan berkurangnya ukuran tempat pelekatan plasenta. Karena tempat pelekatan menjdi semakin kecil, sedangkan ukuran plasenta tidak berubah maka plasenta akan terlipat, menebal dan kemudian lepas dari dinding uterus. Setelah lepas, plasenta akan turun ke bagian bawah uterus atau ke bawah vagina.
Tanda-tanda lepasnya plasenta mencakup beberapa atau semua hal-hal di bawah ini :
1. Perubahan bentuk dan tinggi uterus.
2. Tali pusat memanjang.
3. Semburan darah mendadak dan singkat.
MANAJEMEN AKTIF KALA TIGA
Tujuan manajemen aktif kala tiga adalah menghsailkan kontraksi uterus yang lebih efektif sehingga dapat mempersingkat waktu, mencegah perdarahan dan mengurangi kehilangan darah kala tiga persalinan jika dibandingkan dengan penatalaksanaan fisiologis. Sebagian besar kasus kesakitan dan kematian ibu di Indonesia disebabkan oleh perdarahan pasca persalinan dimana sebagian disebabkan oleh atonia uteri dan rtensio plasenta yanng sebenarnya dapat dicegah dengan melakukan manajemen aktif kala tiga.
Penelitian Prevention of pospartum Hemorrhage Intervention-2006 tentang praktik manajemen aktif kala tiga (active Management of Third Stage of Labor/AMTSL) di 20 rumah sakit di Indonesia menunjukkan bahwa hanya 30% rumah sakit melaksanakan hal tersebut. Hal ini sangat berbeda jika di bandingkan dengan praktik manajemen aktif di tingkat pelayanan kesehatan primer (BPS atau Rumah Bersalin) di daerah intervensi APN (Kabupaten Kuningan dan Cirebon) dimana sekitar 70% melaksanakan manajemen aktif kala bagi ibu-ibu bersalin yang ditangani. Jika ingin menyelamatkan banyak ibu bersalin maka sudah sewajarnya jika menajemen aktif kala tiga tidak ingin hanya dilatihkan tetapi juga dipraktikkan dan menjadi standar asuhan persalinan.
Keuntungan-keuntungan manajemen aktif kala tiga :
PEMBERIAN SUNTIKAN OKSITOSIN
1. Serahkan bayinyang telah terbungkus kain pada ibu untuk diberi ASI.
2. Letakkan kain bersih di atas oerut ibu.
Alasan : kain akan mencegah kontaminasi tangan penolong persalinan yagn sudah memakai sarung tangan dan mencegah kontaminasi oleh arah pada perut ibu.
4. Periksa uterus untuk memastikan tidak ada bayi yang lain (Undiagnosed twin).
5. Beri tahu ibu bahwa ia akan disuntik.
6. Segera (dalam satu menit pertama setelah bayi lahir) suntikkan oksitosin 10 menit 1M pada 1/3 bagian atas paha bagian luar (aspektus lateralis).
Alasan : oksitosin merangsang fundus uteri untuk berkontraksi dengan kuat dan efektif sehingga dapat membantu pelepasan plasenta dan mengurangi kehilangan darah. Aspirasi sebelum penyuntikan aka mencegah penyuntikan oksitosin ke pembuluh darah. Catatan : jika oksitosin tidak tersedia, minta ibu untuk melakukan stimulasi puting susu atau menganjurkan ibu untuk menyusukan dengan segera. Ini akan menyebabkan pelepasan oksitosin secara alamiah. Jika peraturan/program kesehatan memungkinkan, dapat diberikan misoprostol 600 mcg (oral/sublingual) sebagai pengganti oksitosin.
PENEGANGAN TALI PUSAT TERKENDALI
Jika plasenta belum lahir dalam waktu 15 menit, berikan 10 unit oksitosin IM dosis kedua. Periksa kandung kemih. Jika ternyata penuh, gunakan teknik aseptik untuk memasukkan kateter Nelaton disinfeksi tingkat tinggi atau steril untuk mengosongka kandung kemih. Ulangi kembali penegangan tali pusat dan tekanan dorso-kranial seperti yang diuraikan diatas. Nasehati keluarga bahwa rujukan mungkin diperlukan jika plasenta belum lahir dalam waktu 30 menit. Pada menit ke-30 coba lagi melahirkan plasenta dengan melakukan penegangan tali pusat untuk terakhir kalinya. Jika plasenta tetap tidak lahir, rujuk segera. Ingat, apabila plasenta tidak lahir setelah 30 menit, jangan mencoba untuk melepaskan dan segera lakukan rujukan.
Sebab terjadinya partus sampai kini masih merupakan teori-teori yang kompleks. Faktor-faktor humoral, pengeruh prostaglandin, struktur uterus, sirkulasi uterus, pengeruh saraf dan nutrisi disebut sebagai faktor-faktor yang mengakibatkan partus mulai. Perubahan-perubahan dalam biokimia dan biofisika telah banyak mengungkapkan mulai dan berlangsungnya artus, antara lain penurunan kadar hormon estrogen dan progesteron. Seperti diketahui progesteron merupakan penenang bagi otot-otot uterus. Menurunnya kadar kedua hormon ini terjadi kira-kira 1-2 minggu sebelum partus dimulai kadar prostaglandin dalam kehamilan dari minggu ke 15 hingga a term meningkat, lebih-lebih sewaktu partus.
Seperti telah dikemukakan, “plasenta menjadi tua” dengan tuanya kehamilan. Villi koriales mengalami perubahan-perubahan, sehingga kadar estrogen dan progesteron menurun.
Keadaan uterus yang semakin membesar dan menjadi tegang mengakibatkan ikemia otot-otot uterus. Hal ini merupakan faktor yang dapat mengganggu sirkulasi uteroplasenter sehingga plasenta mengalami degenerasi. Teori berkurangnya nutrisi pada janin dikemukakan oleh Hipocrates untuk pertama kalinya. Bila nutrisi pada janin berkurang maka hasil konsepsi akan segera dikeluarkan. Faktor lain yang dikemukakan ialah tekanan pada ganglion servikale dari pleksus Frankenhauser yang terletak dibelakang serviks. Bila ganglion ini tertekan, kontraksi uterus dapat dibangkitkan. Uraian tersebut diatas adalah hanya sebagian dari banyak faktor-faktor kompleks sehingga his dapat dibangkitkan.
Selanjutnya dengan berbagai tindakan, persalinan dapat pula dimulai (indiction of labor) misalnya 1) merangsang pleksus Frankenhauser dengan memasukkan beberapa gagang laminaria dalam kanalis servikalis, 2) pemecahan ketuban, 3) penyuntikkan oksitosin (sebaiknya dengan jalan infus intravena), pemakaia prostaglandin, dan sebagainya. Dalam hal mengadakan induksi persalinan perlu diperhatikan bahwa serviks sudah matang (serviks sudah pendek dan lembek), dan kanalis servikalis terbuka untuk satu jari. Untuk menilai serviks dapat juga dipakai Skor Bishop, yaitu bila nilai Bishop lebih dari 8, induksi persalinan kemungkinan besar akan berhasil.
C. BERLANGSUNGNYA PERSALINAN NORMAL
Partus dibagi menjadi 4 kala. Pada kala I serviks membuka sampai terjadi pembukaan 10 cm. Kala I dinamakan pula kala pembukaan. Kala II disebut pula kala pengeluaran, oleh karena berkat kekuatan his dan kekuatan mengedan janin didorong keluar sampai lahir. Dalam kala III atau kala uri plasenta terlepas dari dinding uterus dan dilahirkan. Kala IV mulai dari lahirnya plasenta dan lamanya 1 jam. Dalam kala itu diamati-amati, apakah tidak terjadi perdarahan postpartum.
1. KALA SATU PERSALINAN
BATASAN
Persalinan adalah proses dimana bayi, plasenta dan selaput ketuban keluar dari uterus ibu. Persalinan dianggap normal jika prosesnya terjadi pada usia kehamilan cukup bulan (setelah 37 minggu) tanpa disertai adanya penyulit.
Persalinan dimulai (inpartu) sejak uterus berkontraksi dan menyebabkan perubahan pada serviks (membuka dan menipis) dan berakhir dengan lahirnya plasenta secara lengkap. Ibu belum inpartu jika kontraksiuterus tidak mengakibatkan perubahan serviks.
Tanda dan gejala in partu termasuk :
- Penipisan dan pembukaan serviks.
- Kontraksi uterus yang mengakibatkan perubahan serviks (frekuensi minimal 2 kali dalam 10 menit).
- Cairan lendir bercampur darah (“show”) melalui vagina.
FASE-FASE DALAM KALA I PERSALINAN
Kala I persalinan dimulai sejak terjadinya kontraksi uterus yang teratur dan meningkat (frekuensi dan kekuatannya) hingga serviks membuka lengkap (10 cm). kala I persalinan terdiri dari dua fase, yaitu fase laten dan fase aktif.
Fase laten dalam kala I persalinan :
- Dimulai sejak awal berkontraksi yang menyebabkan penipisan dan pembukaan serviks secara bertahap.
- Berlangsung hingga serviks membuka kurang dari 4 cm.
- Pada umumnya, fase laten berlangsung hampir atau hingga 8 jam.
Fase aktif dalam kala I persalinan :
- Frekuensi dan lama kontraksi uterus akan terus meningkat secara bertahap (kontraksi dianggap adekuat/memadai jika terjadi tiga kali atau lebih dalam waktu 10 menit, dan berlangsung selama 40 detik atau lebih).
- Dari pembukaan 4 cm hingga mencapai pembukaan lengkap atau 10 cm, akan terjadi dengan kecepatan rata-rata 1 cm per jam (nulipara atau primigravida) atau lebih dari 1 cm hingga 2 cm (mulitpara).
- Terjadi penurunan bagian terbawah janin
Anamnesis dan pemeriksaan fisik secara seksama merupakan bagian dari asuhan sayang ibu yagn baik dan aman selema persalinan. Pertama, sapa ibu dan beritahukan apa yang akan anda lakukkan. Jelaskan pada ibu tujuan anamnesis dan pemeriksaan fisik. Jawab dengan baik setiap pertanyaan yang diajukan ole ibu. Sambil melakukan anamnesis dan pemeriksaan fisik, perhatikan adanya tanda-tanda penyulit atau kondisi gawat darurat dan segera lakukan tindakan yang sesuai apabila diperlukan.(lihat tabel 2-1 hal 44) Untuk memastikan proses persalinan akan berlangsung secara aman. Catatkan semua temuan hasil anamnesis dan pemeriksaan fisik secara seksama dan lengkap. Jelaskan makna temuan dan kesimpulannya kepada ibu dan keluarganya.
ANAMNESIS
Tujuan anamnesis adalah mengumpulkan informasi tentang riwayat kesehatan, kehamilan dan persalinan. Informasi ini digunakan dalam proses membuat keputusan klinik untuk mementukan diagnosis dan yang mengembangkan rencana asuhan atau perawatan yang sesuai.
Tanyakan pada ibu :
- Nama, umur dan alamat.
- Gravida dan para.
- Hari pertama haid terakhir.
- Kapan bayi akan lahir (menurut taksiran ibu).
- Riwayat alergi obat-obatan tertentu.
- Riwayat kehamilan yang sekarang :
- Pernahkan ibu mendapat masalah selama kehamilannya (misalnya ; perdarahan, hipertensi, dll)?
- Kapan mulai kontraksi?
- Apakah kontraksi teratur? Seberapa sering kontraksi terjadi?
- Apakah ibu masih merasakan gerakan bayi?
- Apakah selaput ketuban sudah pecah? Jika ya, apa warna cairan ketuban?
- Apakah kental atau encer? Kapan saat selaput ketuban pecah? (periksa perineum ibu untuk melihat air ketuban di pakaiannya).
- Apakah keluar cairan bercampur darah dari vagina ibu? Apakah berupa bercak atau darah segar per vaginam? (periksa perineum ibu untuk melihat darah segar atau lendir bercampur darah di pakaiannya).
- Kapan ibu terakhir kali makan atau minum?
- Apakah ibu mengalami kesulitan untuk berkemih?
Riwayat kehamilan sebelumnya :
- Apakah ada masalah selama persalinan atau kelahiran sebelumnyac(bedah sesar, persalinan dengan ekstraksi vakum atau forceps, induksi oksitosin, hipertensi yang diinduksi oleh kehamilan, preeklampsia, perdarahan pascapersalinan)?
- Berapa berat badan bayi yang paling besar pernah ibu lahirkan?
- Apakah ibu mempunyai bayi bermasalah pada kehamilan/persalinan sebelumnya
- Riwayat medis lainnya (masalah pernapasan, hipertensi, gangguan jantung, berkemih dll).
- Masalah medis saat ini (sakit kepala, gangguan penglihatan, pusing atau nyeri epigastrium bagian atas). Jika ada, periksa tekanan darahnya dan protein dalam urin ibu.
- Pertanyaan tentang hal-hal yang belum jelas atau berbagai bentuk kekhawatiran lainnya.
- Dokumentasikan semua temuan. Setelah anamnesis lengkap, lakukan pemeriksaan fisik.
Tujuan pemeriksaan fisik adalah untuk menilai kondisi kesehatan ibu dan bayinya serta tingkat kenyamanan fisik ibu bersalin. Informasi dari hasil pemeriksaan fisik dan anamnesis diramu/diolah untuk membuat keputusan klinik, menegakkan diagnosis dan mengembangkan rencana asuhan atau keparawatan yang paling sesuai dengan kondisi ibu.
Jelaskan pada ibu dan keluarganya tentang apa yang akan dilakukan selama pemariksaan dan apa alasannya. Anjurkan mereka untuk bertanya dan menjawab pertanyaan yang diajukan sehingga mereka memahami kepentingan pemeriksaan.
Langkah-langkah dalam melakukan pemeriksaan fisik :
- Cuci tangan sebelum melakukan pemeriksaan fisik.
- Tunjukkan sikap ramah dan sopan, tenteramkan hati dan bantu ibu agar merasa nyaman. Minta ibu menarik nafas perlahan dan dalam jika ia merasa tegang dan gelisah.
- Minta ibu untuk mengosongkan kandung kemihnya (jika perlu, periksa jumlah urin dan adanya protein dan aseton dalam urin).
- Nilai kesehatan dan keadaan umum ibu, suasana hatinya, tingkat kesehatan atau nyeri kontraksi, warna konjungtiva, kebersihan, status gizi dan kecukupan cairan tubuh.
- Nilai tanda-tanda vital ibu (tekanan darah, suhu, nadi dan pernapasan). Untuk akurasi penilaian tekanan darah dan nadi ibu, lakukan pemeriksaan itu diantara dua kontraksi.
- Lakukan pemeriksaan abdomen.
- Lakukan periksa dalam.
- Pemeriksaan abdomen
1. Menentukan tinggi fundus uteri.
2. Memantau konstruksi uterus.
3. Memantau denyut jantung janin.
4. Menentukan presentasi.
5. Menentukan penurunan bagian terbawah janin.
Sebelum melakukan pemeriksaan abdomen, pastikan dulu bahwa ibu sudah mengosongkan kandung kemihnya, kemudian minta ibu untuk berbaring. Tempatkan bantal dibawah kepala dan bahunya dan minta ibu untuk menekukkan lututnya. Jika ibu gugup, beri bantuan agar ia memperoleh nyaman dengan meminta ibu untuk menarik nafas dalam berulang kali. Jangan biarkan ibu dalam posisi terlentang dalam waktu lebih dari sepuluh menit.
1. Menentukan tinggi fundus.
Pastikan pengukuran dilakukan pada saat uterus tidak sedang berkontraksi. Ukur tinggi fundus denga menggunakan pita pengukur. Mulai dari tepi atas simfisis pubis kemudian rentangkan pita pengukur hingga ke puncak fundus mengikuti aksis atau linea medialis dinding abdomen(lihat gambar 2.1). lebar pita harus menempel pada dinding abdomen ibu. Jarak antara tepi atas simfisis pubis dan puncak fundus uteri adalah tinggi fundus.
2. Memantau konstruksi uterus.
Gunakan jarum detik yang ada pada jam dinding atau jam tangan untuk memantau kontraksi uterus. Secara hati-hati, letakkan tangan penolong diatas uterus dan palpasi jumlah kontraksi yang terjadi dalam kurun waktu 10 menit. Tentukan durasi danlama setiap kontraksi yang terjadi. Pada fase aktif, minimal terjadi dua kontraksi dalam 10 menit dan lama kontraksi adalah 40 detik atau lebih. Diantara dua kontraksi akan terjadi relaksasi dinding uterus.
3. Memantau denyut jantung janin.
Gunakan fetoskop Pinnards atau Dopler untuk mendengar denyut jantung janin (DJJ) dalam rahim ibu dan untuk menghitung jumlah denyut jantung per menit, gunakan jarum detik pada jam dinding atau jam tangan. Tentukan titik tertentu pada dinding abdomen ibu dimana suara DJJ terdengar paling kuat.
Tips : jika DJJ sulit untuk ditemukan, lakukan palpasi abdomen ibu untuk menentukan lokasi punggung bayi. Biasanya rambatan suara DJJ lebih mudah didengar melalui dinding abdomen pada sisi yang sama dengan punggung bayi.
Nilai DJJ selama dan segera setelah kontraksi uterus. Mulai penilaian sebelum atau selama puncak kontraksi. Dengarkan DJJ selama minimal 60 detik, dengarkan sampai sedikitnya 30 detik setelah kontraksi berakhir. Lakukan penilaian DJJ tersebut pada lebih dari satu kontraksi. Gangguan kondisi kesehatan janin dicerminkan dari DJJ yang kurang dari 120 atau lebih dari 160 kali per menit. Kegawatan janin ditunjukkan dari DJJ yang kurang dari 120 atau lebih dari 180 kali per menit. Bila demikian, baringkan ibu ke sisi kiri dan anjurkan ibu untuk relaksasi. Nilai kembali DJJ setelah 5 menit dari pemeriksaan sebelumnya, kemudian simpulkan perubahan yang terjadi. Jika DJJ tidak mengalami perbaikan maka siapkan ibu untuk segera dirujuk.
4. Menentukan presentasi.
Untuk menentukan presentasi bayi (apakah presentasi kepala atau bokong) :
- Berdiri disamping dan menghadap ke arah kepala ibu (minta ibu mengangkat tungkai atas dan menekukkan lutut).
- Dengan ibu jari dan jari tengah dari satu tangan (hati-hati dan mantap), pegang bagian terbawah janin yang mengisi bagian bawah abdomen (diatas simfisis pubis) ibu. Bagian yang berada diantara ibu jari dan jari tengah penolong adalah penunjuk presentasi bayi.
- Jika bagian terbawah janin belum masuk ke rongga penggul maka bagian tersebut masih dapat digerakkan. Jika telah memasuki rongga panggul maka bagian terbawah janin sulit atau tidak dapat digerakkan lagi.
- Untuk menentukan apakah presentasinya adalah kepala atau bokong maka perhatikan dan pertimbangkan bentuk, ukuran dan kepadatan bagian tersebut. Bagian berbentuk bulat, teraba keras, berbatas tegas dan mudah digerakkan (bila belum masuk rongga panggul) biasanya adalah kepala. Jika bentuknya kurang tegas, teraba kenyal, relatif lebih besar dan sulit dipegang secara mantap maka bagian tersebut biasanya adalah bokong. Istilah sungsang digunakan untuk menunjukkan bahwa bagian terbawah adalah kebalikan dari kepala atau diidentikkan sebagai bokong.
Pemeriksaan penurunan bagian terbawah janin ke dalam rongga panggul melalui pengukuran pada dinding abdomen akan memberikan tingkat kenyamanan yang lebih baik bagi ibu jika dibandingkan dengan melakukan periksa dalam (vaginal toucher). Selain itu, cara penilaian diatas (bila dilakukan secara benar) dapat memberikan informasi yang sama baiknya dengan hasil periksa dalam tentang kemajuan persalinan (penurunan bagian terbawah janin) dan dapat mencegah periksa dalam yang tidak perlu atau berlebihan. Penilaian penurunan kepala janin dilakukan dengan menghitung proporsi bagian terbawah janin yang masih berada diatas tep atas simfisis dan dapat diukur dengan lima jari tangan pemeriksa (per limaan). Bagian diatas simfisis adalah proporsi yang belum masuk pintu atas panggul dan sisanya (tidak teraba) menunjukkan sejauh mana bagian terbawah janin telah masuk kedalam rongga panggul.
Penurunan bagian terbawah dengan metode lima jari (perlimaan) adalah :
- 5/5 jika bagian terbawah janin seluruhnya teraba diatas simfisis pubis.
- 4/5 jika bagian (1/5) bagian terbawah janin telah memasuki pintu atas panggul.
- 3/5 jika bagian (2/5) bagian terbawah janin telah memasuki rongga panggul.
- 2/5 jika hanya sebagian dari bagian terbawah janin masih berada diatas simfisis dan (3/5) bagian telah turun melalui bidang tengah rongga panggul (tidak dapat digerakkan).
- 1/5 jika hanya 1 dari 5 jari masih dapat meraba bagian terbawah janin yang berada diatas simfisis dab 4/5 bagian telah masuk kedalam rongga pangul.
- 0/5 jika bagian terbawah janin sudah tidak dapat diraba dari pemeriksaan luar dan seluruh bagian terbawah janin sudah masuk ke dalam rongga panggul.
PERIKSA DALAM
Sebelum melakukan periksa dalam, cuci tangan dengan sabun dan air bersih mengalir, kemudian keringkan dengan handuk kering dan bersih. Minta ibu untuk berkemih dan mencuci area genitalia (jika ibu belum melakukannya) dengan sabun dan air. Jelaskan pada ibu setiap langkah yang akan dilakukan selama pemeriksaan. Tenteramkan hati dan anjurkan ibu untuk rileks. Pastikan privasi ibu terjaga selama pemeriksaan dilakukan.
Langkah-langkah dalam melakukan pemeriksaan dalam termasuk :
- Tutupi badan ibu sebanyak mungkin dengan sarung dan selimut.
- Minta ibu berbaring terlentang dengan lutut ditekuk dan paha dibentangkan (mungkin akan membantu jika ibu menempelkan kedua telapak kakinya satu sama lain).
- Gunakan sarung tangan DTT atau steril saat melakukan pemeriksaan.
- Gunakan kasa atau gulungan kapas DTT yang dicelupkan ke air DTT/larutan antiseptik. Basuh labia secara hati-hati, seka dari bagian depan ke belakang untuk menghindarkan kontaminasi fses (tinja).
- Periksa genitalia eksterna, perhatikan apakah ada luka atau massa (benjolan) termasuk kondilomata, varikositas vulva atau rektum, atau luka parut di perineum.
- Nilai cairan vagina dan tentukan apakah ada bercak darah, perdarahan per vaginam atau mekonium :
b. Jika ketuban sudah pecah, lihat warna dan bau air ketuban. Jika terlihat pewarnaan mekonium, nilai apakah kental atau encer dan periksa DJJ:
i. Jika mekonium encer dan DJJ normal, teruskan memantau DJJ dengan seksama menurut petunjuk pada partograf. Jika ada tanda-tanda akan terjadi gawat janin, lakukan rujukan segera.
ii. Jika mekonium kental, nilai DJJ dan rujuk segera.
iii. Jika tercium bau busuk, mungkin telah terjadi infeksi
7. Dengan hati-hati pisahkan labium mayus dengan jari manis dan ibu jari (gunakan sarung tangan periksa). Masukkan (hati-hati) jari telunjuk yang diikuti oleh jari tengah. Jangan mengeluarkan kedua jari tersebut sampai pemeriksaan selesai dilakukan. Jika selaput ketuban belum pecah, jangan melakuka tindakan amniotomi (merobeknya).Alasannya : amniotomi sebelum waktunya dapat meningkatkan resiko infeksi terhadap ibu dan bayi serta gawat janin.
8. Nilai vagina. Luka parut di vagina mengidikasikan adanya riwayat robekan perineum atau tidakan episiotomi sebelumnya. Hal ini merupakan informasi penting untuk menentukan tindakan pada saat kelahiran bayi.
9. Nilai pembukaan dan penipisan serviks.
10. Pastikan tali pusat dan/atau bagian-bagian kecil (tangan atau kaki) tidak teraba pada saat melakukan periksa dalam. Jika teraba maka ikuti langkah-langkah gawat darurat (lihat tabel 2-1) dan segera rujuk ibu ke fasilitas kesehatan yang sesuai.
11. Nilai penurunan bagian terbawah janin dan tentukan apakah bagian tersebut telah masuk ke dalam rongga panggul. Bandingkan tingkat penurunan kepala dari hasil periksa dalam dengan hasil pemeriksaan melalui dinding abdomen (perlimaan) untuk kemajuan persalinan.
12. Jika bagian terbawah adalah kepala, pastikan penunjuknya (ubun-ubun kecil, ubun-ubun besar arau fontanela magne) dan celah (sutura) dagitalis untuk menilai derajat penyusupan atau tumpang tindih tulang kepala dan apakah ukuran kepala janin sesuai dengan ukuran jalan lahir.
13. Jika pemeriksaan terbawah sudah lengkap, keluarkan kedua jari pemeriksaan (hati-hati), celupkan sarung tangan ke dalam larutan untuk dekontaminasi, lepaskan kedua sarung tangan tadi secara terbalik dan rendam dalam larutan dekontaminan selama 10 menit.
14. Cuci kedua tangan dan segera keringkan dengan handuk yang bersih dan kering.
15. Bantu ibu untuk mengambil posisi yang lebih nyaman.
16. Jelaskan hasil-hasil pemeriksaan kepada ibu dan keluarganya.
MENCATAT DAN MENGKAJI HASIL ANAM NESIS DAN PEMERIKSAAN FISIK.
Ketika anamnesis dan pemeriksaan telah lengkap :
- Catatkan semua hasil anamnesis dan pemeriksaan fisik secara teliti dan lengkap.
- Gunakan informasi yang ada untuk menentukan apakah ibu sudah inpartu, tahapan dan fase persalinan. Jika pembukaan serviks kurang dari 4 cm, berarti ibu berada dalam fase laten kala satu persalinan dan perlu penilaian ulang 4 jam kemudian. Jika pembukaan telah mencapai atau lebih dari 4 cm maka ibu berada dalam fase aktif kala satu persalinan sehingga perlu dimulai pemantauan kemajuan persalinan dengan menggunakan partograf.
- Tentukan ada tidaknya masalah atau penyulit yang harus di tatalaksana secara khusus.
- Setiap kali selesai melakukan penilaian lakukan kajian data yang terkumpul, dan buat diagnosis berdasarkan informasi tersebut. Susun rencana penatalaksanaan dan asuhan ibu bersalin. Penatalaksanaan harus didasarkan pada kajian hasil temuan dan diagnosis.Contoh : jika kajian hasil temuan berujung pada diagnosis berupa ibu dengan kehamilan intrauteri, cukup bulan, kala satu persalinan fase aktif dengan DJJ dan tanda-tanda vital normal, maka rencana selanjutnya adalah terus memantau kondisi ibu serta janin menurut parameter-parameter pada partograf dam meberikan asuhan sayang ibu. Tetapi apabila diagnosis menunjukkan adanya abnormalitas kemajuan persalinan atau komplikasi, maka rencana selanjutnya adalah persiapan untuk segera merujuk ibu dan sementara menunggu dirujuk, dilakukan stabilisasi kondisi ibu dan bayi, memantau progresifitas komplikasi dan memberikan pertolongan secara memadai dan asuhan sayang ibu .
- Jelaskan temuan diagnosis dan rencana penatalaksanaan kepada ibu dan keluarganya sehingga mereka mengerti tentang tujuan asuhan yang akan diberikan.
Pada saat memberikan asuhan kepada ibu bersalin, penolong harus selalu waspada terhadap kemungkinan timbulnya masalah atau penyulit. Ingat bahwa menunda pemberian asuhan kegawatdaruratan akan meningkatkan resiko kematian dan kesakitan ibu dan bayi baru lahir. Selama anamnesis dan pemeriksaan fisik, tetap waspada terhadap indikasi-indikasi seperti yang tertera pada tabel 2-1 dan segera lakukan tindakan yang diperlukan. Langkah dan tindakan yang akan dipilih sebaiknya dapat memberi manfaat dan memastikan bahwa proses persalinan akan berlangsung aman dan lancar sehingga akan berdampak baik terhadap keselamatan ibu dan bayi yang akan dilahirkan
2. KALA DUA PERSALINAN
BATASAN
Kala dua persalinan dimulai ketika pembukaan serviks sudah lengkap (10 cm) dan berakhir dengan lahirnya bayi. Kala dua juga disebut sebagai kala pengeluaran bayi.
GEJALA DAN TANDA KALA DUA PERSALINAN
Gejala dan tanda kala dua persalinan adalah :
- Ibu merasa ingin meneran bersamaan dengan terjadinya kontraksi.
- Ibu merasakan adanya peningkatan tekanan pada rektum dan/atau vaginanya.
- Perineum menonjol.
- Vulva-vagina dan sfingter ani membuka.
- Meningkatkan pengeluaran lendir bercampur darah.
• Pembukaan serviks telah lengkap, atau
• Terlihatnya bagian kepala bayi melalui introitus vagina.
PERSIAPAN PENOLONG PERSALINAN
Salah satu persiapan penting bagi penolong adalah memastikan penerapan fisik dan praktik pencegahan infeksi (PI) yang dianjurkan, termasuk mencuci tangan, memakai sarung tangan dan perlengkapan pelingdung bayi.
SARUNG TANGAN
Sarung tangan disinfeksi tingkat tinggi atau steril harus selalu dipakai selama melakukan periksa dalam, membantu kelahiran bayi, episiotomi, penjahitan laserasi dan asuhan segera bagi bayi bare lahir. Sarung tangan disinfeksi tingkat tinggi atau steril harus menjadi bagian dari perlengkapan untuk menolong persalinan (partus set) dan prosedur penjahitan (suturing atau heckting set). Sarung tangan harus diganti apabila terkontaminasi, robek atau bocor.
PERLENGKAPAN PELINDUNG PRIBADI
Pelindung pribadi merupakan penghalan atau barier antara penolong dengan bahan-bahan yang berpotensi untuk menularkan penyakit. Oleh sebab itu, penolong persalinan harus memakai celemek yang bersih dengan penutup kepala atau ikat rambut pada saat menolong persalinan. Juga gunakan masker penutup mulut dan pelindung mata (kacamata) yang bersih dan nyaman. Kenakan semua perlengkapan pelindung pribadi selama membantu kelahiran bayi dan plasenta serta saat melakukan penjahitan laserasi atau luka episiotomi.
PERSIAPAN TEMPAT PERSALINAN, PERALATAN DAN BAHAN
Penolongpersalinan harus menilai dimana ruangan oroses persalinan akan berlangsung. Ruangan tersebut harus memiliki pencahayaan/penerangan yang cukup (baik melalui jendela, lampu di langit-langit kamar ataupun sumber cahaya lainnya). Ibu dapat menjalani persalinan di tempat tidurdengan kasur yang dilapisi kain penutup yang bersih, kain tebal dan kain pelapis anti bocor (plastik) apabila hanya beralaskan kayu atau kasur yang diletakkan diatas lantai (dilapisi dengan plastik dan kain bersih). Ruangan harus hangat (tetapi jangan panas) dan terhalang dari tiupan angin secara langsung. Selain itu, harus tersedia meja atau pemukaan yang bersih dan mudah dijangkau untuk meletakkan peralatan yang diperlukan.
Pastikan bahwa semua peralengkapan dan bahan-bahan tersedid dan berfungsi denganbai;btermasuk perlengkapan untuk menolong persalinan, menjahit laserasi atau luka episiotomi dan resusitasi bayi bare lahir. Semua perlengkapan dan bahan-bahan dalam set tersebut harus dalam keadaan disinfeksi tingkat tinggi atau steril. Daftar tilik lengkap intuk bahan-bahan, perlengkapan dan obat-obat esensial yang dibutuhkan untuk persalinan, membantu kelahiran dan asuhan bayi baru lahir ada pada lampiran 6.
PENYIAPAN TEMPAT DAN LINGKUNGAN UNTUK KELAHIRAN BAYI
Persiapan untuk mencegah terjadinya kehilangan panas tubuh yang berlebihan pada bayi bare lahir harus dimulai sebelum kelahiran bayi itu sendiri. Siapkan lingkungan yang sesuai bagi proses kelahiran bayi atau bayi bare lahir dengan memastikan bahwa ruangan tersebut bersih, hangat (minimal 250C), pencahayaan cukup, dan bebas dari tiupan angin(matikan kipas angin atau pendingin udara bila sedang terpasang). Bila ibu bermukim di daerah pegunungan atau beriklim dingin, sebaiknya disediakan minimal 2 selimut, kain atau handuk yang kering dan bersih untuk mengeringkan dan menjaga kehangatan tubuh bayi.
PERSIAPAN IBU DAN KELUARGA
Asuhan sayang ibu
- Anjurkan agar ibu selalu didampingi oleh keluarganya selama proses persalinan dan kelahiran bayinya. Dukungan dari suami, orang tua, dan kerabat yang disukai ibu sangat diperlukan dalam menjalani proses persalinan. Alasannya : hasil persalinan yang baik ternyata erat hubungannya dengan dukungan dari keluarga yang mendampingi ibu selama proses persalinan (enkin, et al, 2000).
- jurkan keluarga ikut terlibat dalam asuhan, diantaranya membantu ibu untuk berganti posisi, melakukan rangasangan taktil, memberikan makanan dan minuman, teman bicara, dam memberikan dukungan dan semangat selama persalinan dan melahirkan bayinya.
- Penolong persalinan dapat memberikan dukungan dan semangat kepada ibu dan anggota keluarganya dengan menjelaskan tahapan dan kemajuan proses persalinan atau kelahiran bayi kepada mereka.
- Tenteramkan hati ibu dalam menghadapi dan menjalani dua kala persalinan. Lakukan bimbingan dan tawarkan bantuan jika deperlukan.
- Bantu ibu untuk memilih posisi yang nyaman saat meneran (lihat gambar 3-1 sampai 3-3 untuk contoh sebagai posisi meneran).
- Setelah pembukaan lengakp, anjurkan ibu untuk meneran apabila ada dorongan kuat dan spontan untuk meneran. Jangan menganjurkan untuk meneran berkepanjangan dan menahan napas. Anjurkan ibu untuk beristirahat saat berkontraksi. Alasan : meneran secara berlebihan menyebabkan ibu sulit bernapas sehingga terjadi kelelahan yang tidak perlu dan meningkatkan resiko asfiksia pada bayi sebagai akibat turunnya pasokan oksigen melalui plasenta (Enkin, et al, 2000).
- Anjurkan ibu untuk minum selama kala dua persalinan. Alasan : ibu bersalin mudah sekali mengalami dehidrasi selama proses persalinan dan kelahiran bayi. Cukupnya supan cairan dapat mencegah ibu mengalami hal tersebut (Enkin, et al, 2000).
- Adakalanya ibu merasa khawatir dalam menjalani kala dua persalinan. Berikan rasa aman dan semangat serta tenteramkan haitnya selama proses ersalinan berlangsung. Dukungan dan perhatian akan mengurangi perasaan tegang, membantu kelancaran proses persalinan dan kelahiran bayi. Beri penjelasan tentang cara dan tujuan dari setiap tindakan setaip kali penolong akan melakukannya, jawab setiap pertanyaan yang diajukan ibu, jelaskan apa yang dialami oleh ibu dan bayinya dan hasil pemeriksaan yang dilakukan (misalnya tekanan darah, denyut jantung janin, pemeriksaan dalam).
Praktik terbaik pencegahan infeksi pada kala dua diantaranya adalah melakukan pembersihan vulva dan perineum menggunakan air matang (DTT). Gunakan gulungan kapas atau kasa yang bersih, bersihkan mulai dari bagian atas ke arah bawah (dari bagian anterior vulva ke arah rektum) untuk mencegah kontaminasi tinja. Letakkan kain bersih di bawah bokong saat ibu mulai meneran. Sediakan kain bersih cadangan didekatnya. Jika keluar tinja saat ibu meneran, jelaskan bahwa hal ibu biasa terjadi. Bersihkan tinja tersebut dengan kain alas bokong atas tangan yang sedang menggunakan sarung tangan. Ganti kain alas bokong dan sarung tangan DTT. Jika tidak ada cukup waktu untuk membersihkan tinja karena bayi akan segera lahir maka sisihkan dan tutupi tinja tersebut dengan kain bersih.
MENGOSONGKAN KANDUNG KEMIH
Anjurkan ibu dapat berkemih setaip 2 jam atau lebi sering jika kandung kemih selalu terasa penuh. Jika diperlukan, bantu ibu untuk ke kamar mandi. Jika ibu tidak dapat berjalan ke kamar mandi, bantu ibu agar dapat duduk dan berkemih di wadah penampung urin. Alasan : kandung kemih yang penuh mengganggu penurunan kepala bayi, selain itu juga menambah rasa nyeri pada perut bawah, menghambat penatalaksanaan distosia bahu, menghalangi lahirnya plasenta dan perdarahan pasca persalinan. Jangan melakukan kateterasi kandung kemih secara rutin sebelum atau setelah kelahiran bayi dan/atau plasenta. Kateterisasi kandung kemih hanya dilakukan bila terjadi retensi urin dan ibu tidak mampu berkemih sendiri. Alasan : selain menyakitkan, kateterisasi akan meningkatkan resiko infeksi dan trauma atau perlukaan pada saluran kemih ibu.
AMNIOTOMI
Apabila selaput ketuban belum pecah dan pembukaan sudah lengkap maka perlu diperlukan tindakan amniotomi. Perhatikan warna air ketuban yang keluarga saat dilakukan amniotomi. Jika terjadi pewarnaan mekonium pada air ketuban maka lakukan persiapan pertolongan bayi setelah lahir karena hal tersebut menunjukkan adanya hipoksia dalam rahim atau selama proses persalinan (lihat lampiran I).
PENATALAKSANAAN FISIOLOGIS KALA DUA
Proses fisiologis kala duapersalinan diartikan sebagai serangkaian peristiwa alamiah yang terjadi sepanjang periode tersebut dan diakhiri dengan lahirnya bayi secara normal (dengan kekuatan ibu sendiri). Gejala dan tanda kala dua juga merupakan mekanisme alamiah bagi ibu dan penolong persalinan bahwa proses pengeluaran bayi sudah di mulai. Setelah terjadinya pembukaan lengkap, beritahukan pada ibu bahwa dorongan alamiahnya yang mengisyaratkan ia untuk meneran dan kemudian beristirahat di antara kontraksi. Ibu dapat memilih posisi yagn nyaman, baik berdiri, berjongkok atau miring yang dapat mempersingkat kala dua. Beri keleluasaan untuk ibu mengeluarkan suara selama persalinan dan kelahiran jika ibu menginginkannya atau dapat mengurangi rasa tidak nyaman yang dialaminya.
Pada masa sebelum ini, sebagian besar penolong akan segera memimpin persalinan dengan menginstruksikan untuk “menarik napas panjang dan meneran” segera setelah terjadi pembukaan lengkap. Ibu dipimpin meneran tanpa henti selama 10 detik atau lebih (“meneran dengan tenggorokan terkatup” atau manuver Valsava), tiga sampai empat kali per kontraksi (Sagady, 1995). Hal ini ternyata akan mengurangi pasokan oksigen ke bayi yang ditandai dengan menurunnya denyut jantung janin (DJJ) dan nilai Apgar yang lebih rendah dari normal (Enkin, et al, 2000). Cara meneran seperti tersebut diatas, tidak termasuk dalam penatalaksanaan fisiologis kala dua. Pada penatalaksanaan fisiologis kala dua, ibu memegang kendali dan mengatur saat meneran. Penolong persalinan hanya memberikan bimbingan tentang cara meneran yang efeksi dan beneran. Harap diingat bahwa sebagian besar daya dorong untuk melahirkan bayi, dilahirkan oleh kontraksi uterus. Meneran hanya menambah daya kontraksi untuk mengeluarakn bayi.
MEMBIMBING IBU UNTUK MENERAN
Bila tanda pasti kala dua telah diperoleh, tunggu sampai ibu merasakan adanya dorongan spontan untuk meneran. Teruskan pemantauan kondisi ibu dan bayi.
Mendiagnosa kala dua persalinan dan mulai meneran :
- Cuci tangan (gunakan sabun bersih dan air bersih yang mengalir).
- Pakai satu sarung tangan DTT/steril untuk periksa dalam.
- Beritahu ibu sat prosedur dan tujuan periksa dalam.
- Lakukan periksa dalam (hati-hati) untuk memastikan pembukaan sudah lengkap (10 cm), lalu lepaskan sarung tangan sesuai prosedur PI (Lihat bab 2 : pedoman periksa dalam).
- Jika pembukaan belum lengkap, tenteramkan bu dan bantu ibu mencari posisi nyaman (bila ingin berbaring) atau berjalan-jalan di sekitar ruang bersalin. Ajarkan cara bernapas selama kontraksi berlangsung. Pantau kondisi ibu dan bayinya (lihat pedoman fase aktif persalinan) dan catat semua temuan pada partograf.
- Jika ibu merasa ingin meneran tapi pembukaan belum lengkap, beritahukan belum saatnya untuk meneran, beri semangat dan ajarkan cara bernapas cepat selama kontraksi berlangsung. Bantu ibu untu memeperoleh posisi yang nyaman dan beritahukan untuk menahan diri untuk meneran hingga penolong memberitahukan saat yang tepat untuk itu.
- Jika pembukaan sudah lengkap dan ibu merasa ingin meneran, bantu ibu mengambil posisi yang nyaman, bimbing ibu untuk meneran secara efektif dan benar dan mengikuti dorongan ilmiah yang terjadi. Anjurkan keluarga ibu untuk membantu dan mendukung usahanya. Catatkan hasil pemantauan pada partograf. Beri cukup minum dan pantau DJJ setiap 5-10 menit. Pastikan ibu daoat beristirahat di antara kontraksi.
- Jika pembukaan sudah lengkap tapi ibu tidak ada dorongan untuk meneran, bantu ibu untuk memperoleh posisi yang nyaman (bila masih mampu, anjurkan untuk berjalan-jalan). Posisi berdiri dapat membantu penurunan bayi yang berlanjut dengan dorongan untuk meneran. Ajarkan cara bernapas selama kontraksi berlangsung. Pantau kondisi ibu dan bayi (lihat pedoman fase aktif persalinan) dan catatkan semua temuan pada partograf. Berikan cukup cairan dan anjurkan/perbolehkan ibu untuk berkemih sesuai kebutuhan. Pantau DJJ setiap 15 menit. Stimulasi putting susu mungkin dapat meningkatkan kekuatan dan kualitas kontraksi. Jika ibu ingin meneran, lihat petunjuk pada butir tujuh diatas.
- Jika ibu tetap ada dorongan untuk meneransetelah 60 menit pembukaan lengkap, anjurkan ibu untuk mulai meneran di setiap puncak kontraksi. Anjurkan ibu mengubah posisinya secara teratur, tawarkan air minum dan pantau DJJ setiap 5-10 menit. Lakukan stimulasi puting susu untuk memperkuat kontraksi.
- Jika bayi tidak lahir setelah 60 menit upaya tersebut diatas atau jika kelahiran bayi tidak akan segera terjadi, rujuk ibu segera karena tidak turunnya kepala bayi mungkin disebabkan oleh disproporsi kepala-pinggul (CPD).
Bantu ibu untuk memperoleh posisi yang paling nyaman. Ibu dapat mengubah-ubah posisi secara teratur selama kala dua karena hal ini dapat membantu kemajuan persalainan, mencari posisi meneran yang paling efektif dan menjaga sirkulasi utero-plasenter tetap baik. Posisi duduk atau setengah duduk dapat memberikan rasa nyaman bagi ibu dan memberikan kemudahan baginya untuk beristirahat di antara kontraksi. Keuntungan dari kedua posisi ini adalah gaya gravitasi untuk membantu ibu melahirkan bayinya.
3. KALA TIGA DAN EMPAT PERSALINAN
BATASAN
Persalinan kala tiga dimulai setelah lahirnya bayi dan berakhir dengan lahirnya plasenta dan selaput ketuban. Persalinan kala empat dimulai setelah lahirnya plasenta dan berakhir dua jam setelah itu.
FISIOLOGI PERSALINAN KALA TIGA
Pada kala tiga persalinan, otot uterus (mionietriuni) berkontraksi mengikuti penyusutan volume rongga uterus setelah lahirnya bayi. Penyusutan ukuran ini menyebabkan berkurangnya ukuran tempat pelekatan plasenta. Karena tempat pelekatan menjdi semakin kecil, sedangkan ukuran plasenta tidak berubah maka plasenta akan terlipat, menebal dan kemudian lepas dari dinding uterus. Setelah lepas, plasenta akan turun ke bagian bawah uterus atau ke bawah vagina.
Tanda-tanda lepasnya plasenta mencakup beberapa atau semua hal-hal di bawah ini :
- Perunahan bentuk dan tinggi fundus. Setelah bayi lahir dan sebelum miometrium mulai berkontraksi, uterus berbentuk bulat penuh dan tinggi fundus biasanya di bawah pusat. Setelah uterus berkontraksi dan plasenta terdorong ke bawah, uterus berbentuk segitiga atau seperti buah pear atau alpukat dan fundus berada di atas pusat (seringkali mengarah kesisi kanan).
- Tali pusat memanjang. Tali pusat terlihat menjulur keluar melalui vulva (tanda Ahfeld).
- Semburan darah mendadak dan singkat. Darah yang terkumpul dibelakang plasenta akan membantu mendorong plasenta keluar dibantu oleh gaya gravitasi. Apabila kumpulan darah (retroplacetal pooling) dalam ruang diantara dinding uterus dan permukaan dalam plasenta melebihi kapasitas tampungnya maka darah tersembur keluar dari tepi plasenta yang terlepas.
1. Perubahan bentuk dan tinggi uterus.
2. Tali pusat memanjang.
3. Semburan darah mendadak dan singkat.
MANAJEMEN AKTIF KALA TIGA
Tujuan manajemen aktif kala tiga adalah menghsailkan kontraksi uterus yang lebih efektif sehingga dapat mempersingkat waktu, mencegah perdarahan dan mengurangi kehilangan darah kala tiga persalinan jika dibandingkan dengan penatalaksanaan fisiologis. Sebagian besar kasus kesakitan dan kematian ibu di Indonesia disebabkan oleh perdarahan pasca persalinan dimana sebagian disebabkan oleh atonia uteri dan rtensio plasenta yanng sebenarnya dapat dicegah dengan melakukan manajemen aktif kala tiga.
Penelitian Prevention of pospartum Hemorrhage Intervention-2006 tentang praktik manajemen aktif kala tiga (active Management of Third Stage of Labor/AMTSL) di 20 rumah sakit di Indonesia menunjukkan bahwa hanya 30% rumah sakit melaksanakan hal tersebut. Hal ini sangat berbeda jika di bandingkan dengan praktik manajemen aktif di tingkat pelayanan kesehatan primer (BPS atau Rumah Bersalin) di daerah intervensi APN (Kabupaten Kuningan dan Cirebon) dimana sekitar 70% melaksanakan manajemen aktif kala bagi ibu-ibu bersalin yang ditangani. Jika ingin menyelamatkan banyak ibu bersalin maka sudah sewajarnya jika menajemen aktif kala tiga tidak ingin hanya dilatihkan tetapi juga dipraktikkan dan menjadi standar asuhan persalinan.
Keuntungan-keuntungan manajemen aktif kala tiga :
- Persalinan kala tiga yang lebih singkat.
- Mengurangi jumlah kehilangan darah.
- Mengurangi kejadian retensio plasenta.
- Pemberian suntikan oksitosin dalam satu menit pertama setelah bayi lahir.
- Melakukan penegangan tali pusat terkendali.
- Masase fundus uteri.
PEMBERIAN SUNTIKAN OKSITOSIN
1. Serahkan bayinyang telah terbungkus kain pada ibu untuk diberi ASI.
2. Letakkan kain bersih di atas oerut ibu.
Alasan : kain akan mencegah kontaminasi tangan penolong persalinan yagn sudah memakai sarung tangan dan mencegah kontaminasi oleh arah pada perut ibu.
4. Periksa uterus untuk memastikan tidak ada bayi yang lain (Undiagnosed twin).
5. Beri tahu ibu bahwa ia akan disuntik.
6. Segera (dalam satu menit pertama setelah bayi lahir) suntikkan oksitosin 10 menit 1M pada 1/3 bagian atas paha bagian luar (aspektus lateralis).
Alasan : oksitosin merangsang fundus uteri untuk berkontraksi dengan kuat dan efektif sehingga dapat membantu pelepasan plasenta dan mengurangi kehilangan darah. Aspirasi sebelum penyuntikan aka mencegah penyuntikan oksitosin ke pembuluh darah. Catatan : jika oksitosin tidak tersedia, minta ibu untuk melakukan stimulasi puting susu atau menganjurkan ibu untuk menyusukan dengan segera. Ini akan menyebabkan pelepasan oksitosin secara alamiah. Jika peraturan/program kesehatan memungkinkan, dapat diberikan misoprostol 600 mcg (oral/sublingual) sebagai pengganti oksitosin.
PENEGANGAN TALI PUSAT TERKENDALI
- Berdiri disamping ibu.
- Pindahkan klem (penjepit untuk memotong tali pusat saat kala dua) pacta tali pusat sekitar 5-20 cm dari vulva. Alasan : memegang tali pusat lebih dekat ek vulva akan mencegah avulsi.
- Letakkan tangan yang lain pacta abdomen ibu (beralaskan kain) tepat diatas simfisis pubis. Gunakan tangan ini untuk meraba kontraksi uterus dan menekan uterus pacta saat melakukan penegangan pacta tali pusat. Setelah terjadi kontraksi yang kuat, tegangkan tali pusat dengan satu tangan dan tangan yang lain (pada dinding abdomen) menekan uterus ke arab lumbal dan kepala ibu (doso-kranial). Lakukan secara hati-hati untuk mencegah terjadinya inversio uteri.
- Bila plasenta belum lepas, tunggu hingga uterus berkontraksi kembali (sekitar dua atau tiga menit berselang) untuk mengulangi kembali penegangan tali pusat terkendali.
- Saat mulai kontraksi (uterus menjadi bulat atau tali pusat menjulur) tegangkan tali pusat ke arah bawah, lakukan tekanan dorso-kranial hingga tali pusat makin menjulur dan korpus uteri bergerak ke atas yang menandakan plasenta telah lepas dan dapat dilahirkan.
- Tetapi jika langkah 5 diatas tidak berjalan sebagaimana mestinya dan plasenta tidak turun setelah 30-40 detik dimulainya penegangan tali pusat dan tidak ada tanda-tanda yang menunjukkan lepasnya plasenta, jangan lakukan penegangan tali pusat. a. Pegang klem dan tali pusat dengan lembut dan tunggu sampai kontraksi berikutnya. Jika perlu, pindahkan klem lebih dekat ke perineum pada saat tali pusat memanjang. Pertahankan kesabaran pada saat melahirkan plasenta. b. Pada saat kontraksi berikutnya terjadi, ulangi penegangan tali pusat terkendali dan tekanan dorso-kranial pada korpus uteri secara serentak. Ikuti langkah-langkah tersebut pada setiap kontraksi hingga terasa plasenta terlepas dari dinding uterus.
- Setelah plasenta terpisahanjurkan ibu untuk meneran agar plasenta terdorong keluar melalui introitus vagina. Tetap tegangkan tali pusat denga arah sejajar lantai (mengikuti poros jala lahir). Alasan : segera lepaskan plasenta yang telah terpisah dari dinding uterus akan mencegah kehilangan darah yang tidak perlu. Jangan melakukan penegangan tali pusat tanpa diikuti dengan tekanan dorso-kranial secara serentak pada bagian bawah uterus (di atas simfisis pubis).
- Pada saat plasenta terlihat pada introitus vagina, lahirkan plasenta dengan mengangkat tali pusat ke atas dan menopang plasenta dengan tangan lainnya untuk diletakkan dalam wadah penampung. Karena sela[ut ketuban mudah robek ; pegang plasenta dengan kedua tangan dan secara lembutputar plasenta hingga selaput ketuban terpilin menjadi satu.
- Lakukan penarikan dengan lembut dan perlahan-lahan untuk melahirkan selaput ketuban. Alasan : melahirkan plasenta dan selapunya dengan hati-hati akan membantu mencegah tertinggalnya selaput ketuban di jalan lahir.
- Jika selaput ketuban robek dan tertinggal dalam lahir saat melahirkan plasenta, dengan hati-hati periksa vagina dan serviks dengan seksama. Gunakan jari-jari tangan anda atau klem ke dalam DTT atau steril atau forsep untuk keluarkan selaput ketuban yang teraba.
Jika plasenta belum lahir dalam waktu 15 menit, berikan 10 unit oksitosin IM dosis kedua. Periksa kandung kemih. Jika ternyata penuh, gunakan teknik aseptik untuk memasukkan kateter Nelaton disinfeksi tingkat tinggi atau steril untuk mengosongka kandung kemih. Ulangi kembali penegangan tali pusat dan tekanan dorso-kranial seperti yang diuraikan diatas. Nasehati keluarga bahwa rujukan mungkin diperlukan jika plasenta belum lahir dalam waktu 30 menit. Pada menit ke-30 coba lagi melahirkan plasenta dengan melakukan penegangan tali pusat untuk terakhir kalinya. Jika plasenta tetap tidak lahir, rujuk segera. Ingat, apabila plasenta tidak lahir setelah 30 menit, jangan mencoba untuk melepaskan dan segera lakukan rujukan.